Aktuelle symptomer og symptomlindring
Klikk på nedtrekkspilen for å lese mer under hver av overskriftene
Ikke-medikamentelle symptomlindrende tiltak i palliativ fase
Aktuelle symptomer og symptomlindring
En helhetlig omsorg inneholder god kommunikasjon og tverrfaglig ivaretakelse. Ulike pleie- og omsorgstiltak kan bidra til å lindre årsaken til symptomer og ubehag. Tiltakene kan også forebygge at symptomene forverres. Derfor bør alltid slike tiltak vurderes for å lindre symptomer eller ubehag i tillegg til eller i stedet for behandling med legemidler.
Vurder gjerne tiltak som munnstell, stillingsendring, hjelp fra fysioterapeut, fastvakt, kontakt med prest eller annen samtalepartner, trygt og kjent personale, musikk, berøring/massasje. Husk alltid å dokumentere symptomer, utførte tiltak og effekten av disse. Tiltak som fungerer og skal benyttes videre skal inn i pasientens tiltaksplan.
En helhetlig omsorg inneholder god kommunikasjon og tverrfaglig ivaretakelse. Ulike pleie- og omsorgstiltak kan bidra til å lindre eller fjerne årsaken til symptomer og ubehag. Tiltakene kan også forebygge at symptomene forverres. Derfor bør alltid slike tiltak vurderes for å lindre symptomer eller ubehag i tillegg til eller i stedet for behandling med legemidler. Vurder gjerne til tak som munnstell, stillingsendring, hjelp fra fysioterapeut, fastvakt, kontakt med prest eller annen samtalepartner, trygt og kjent personale, musikk, berøring/massasje.
Diskuter og lær av hverandre i personalgruppa!
Symptomlindring av smerter
Aktuelle symptomer og symptomlindring
Smerte er alltid subjektiv og et sammensatt fenomen, som påvirkes av fysiske, psykiske, sosiale, kulturelle og åndelige/eksistensielle forhold. Smerte er en ubehagelig sensorisk og emosjonell opplevelse som følge av faktisk eller potensiell vevsødeleggelse.
Kartlegging av smerter
Forhold som har betydning for å velge optimal behandling for den aktuelle tilstanden, vektlegges:
- Tumortype og -utbredelse
- Tidligere og ev. pågående tumorrettet behandling, behandlingsrespons
- Tidsaspekt (varighet av sykdom, sykdomsprognose, varighet av symptomer, inkludert smerte)
- Komorbiditet
- Smerteintensitet
- Smertemønster (hvilesmerte, utløsende/lindrende faktorer, døgnvariasjon)
- Gjennombruddssmerte
- Smertekvalitet, inkludert nevropatisk smerte
- Lokalisasjon(er) av smerter
- Ledsagende symptomer (bl.a. pareser, sensibilitetsutfall, problemer med vannlating og/eller avføring)
- Pasientens generelle situasjon:– Forekomst av andre subjektive symptomer, særlig depresjon og/eller angst (bruk ESAS)– Søvn– Psykososiale og eksistensielle aspekter– Fysisk og kognitiv funksjon– Tidligere og aktuell smertebehandling, inkl. respons på behandlingen– Tidligere og nåværende misbruk av alkohol og/eller andre rusmidler (Handlingsprogrammet, 4.2)
Smertebehandling i palliasjon følger prinsippene i WHOs smertetrapp:
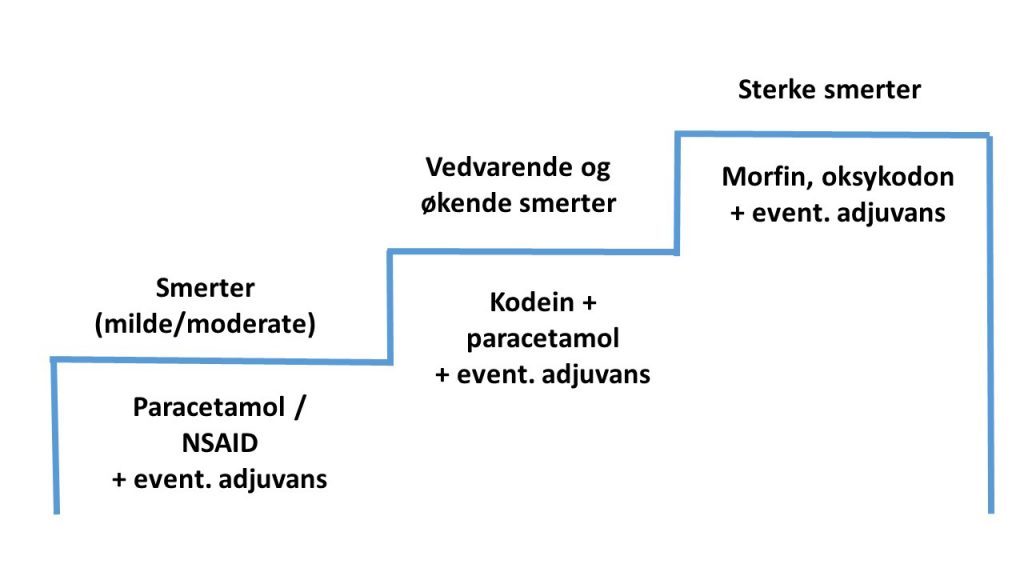
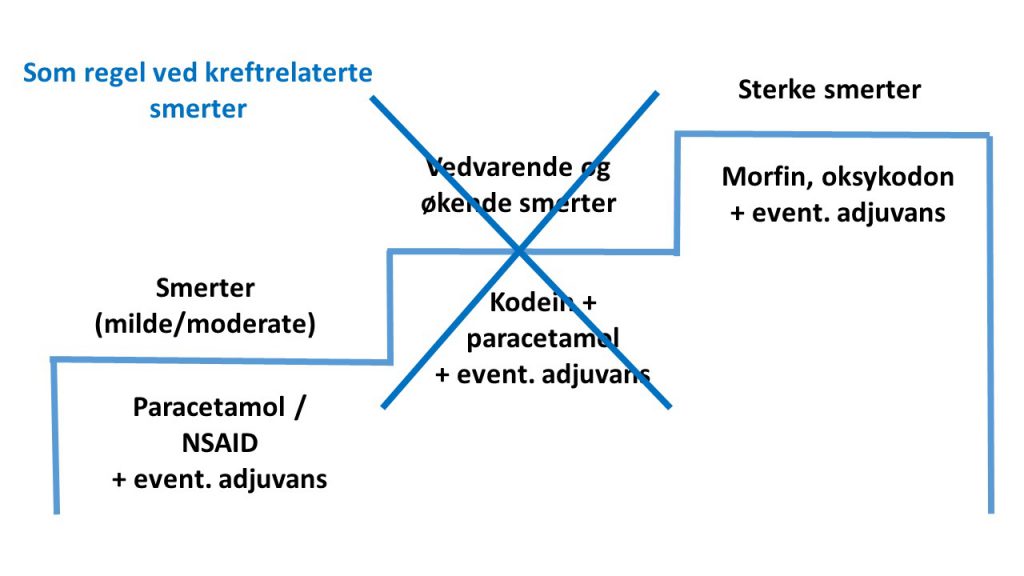
Husk alltid å dokumentere symptomer, utførte tiltak og effekten av disse. Tiltak som fungerer og skal benyttes videre skal inn i pasientens tiltaksplan.
Kapittelet om smertebehandling i palliasjon i Norsk legemiddelhåndbok er utformet på bakgrunn av smertebehandling hos kreftpasienter, men vil i stor grad være overførbart til andre pasienter i palliativ fase. Les mer om smertelindring ved livets sluttfase under «Livets siste dager».
Symptomlindring av kvalme
Aktuelle symptomer og symptomlindring
Pasientens sykdomsbilde og pågående behandling danner grunnlag for kartleggingen av årsaken til kvalmen. For å få til best mulig behandling av kvalme er det viktig ikke å gå direkte på symptomlindrende legemiddelbehandling før lege i samarbeid med annet helsepersonell har vurdert bakenforliggende årsaker. Mulige årsaker til kvalme og oppkast i livets sluttfase kan være:
- Spesifikke legemidler, som for eksempel opioider, som kan bidra til kvalme og oppkast
- Biokjemiske årsaker som for eksempel hyperkalsemi, uremi eller hyperglykemi
- Økt intrakranielt trykk
- Munnhuleproblematikk
- Forstyrrelser i gastrointestinal motilitet med for eksempel ventrikkelretensjon, tarmobstruksjon eller ileus
- Levermetastaser eller peritoneale metastaser
- Ernæringsbehandling
- Psykologiske årsaker
Pasient og pårørende som kjenner pasienten godt, kan ha kjennskap til hva som forbedrer eller forverrer kvalme.
Husk alltid å dokumentere symptomer, utførte tiltak og effekten av disse. Tiltak som fungerer og skal benyttes videre skal inn i pasientens tiltaksplan.
Les mer om kvalme i Nasjonalt handlingsprogram for palliasjon punkt 4.5 og i Norsk legemiddelhåndbok gir praktiske behandlingsråd.
Symptomlindring ved angst, uro, depresjon og delirium
Aktuelle symptomer og symptomlindring
Psykiske plager hos palliative pasienter spenner fra normalreaksjoner til symptomlidelser som krever spesifikk behandling. Situasjonsbetinget uro, bekymring og/eller motløshet er ikke uvanlig, men er tvert i mot en naturlig reaksjon på alvorlig sykdom (Legemiddelhåndboka).
Sannsynlige årsaker til angst, uro, delirium eller forvirring i livets sluttfase vurderes. Psykososiale faktorer, legemiddelbivirkninger, infeksjoner eller metabolske årsaker kan spille en rolle. Vær oppmerksom på at uro noen ganger kan skyldes ubehandlede symptomer, som for eksempel smerter, urinretensjon eller obstipasjon. Årsaksrettet behandling må veies opp mot ulempene dette kan medføre i livets sluttfase.
Eksterne faktorer som manglende kontinuitet, utskiftninger i personalet eller endringer i behandlingssted kan påvirke pasienten. Tiltak som stabilitet og trygge rammer kan bidra til å bedre situasjonen frem til livet slutt. Angst, uro og delirium i livets sluttfase vil kunne oppleves som ubehagelig og skremmende både for pasient og pårørende. Lindring av pasientens symptomer vil gi ro og mulighet til bedre samvær mellom pasient og pårørende, noe som også er av betydning for pårørende som skal leve videre med minnene om den siste tiden med pasientene.
Delirium er definert som akutt (timer eller dager) forstyrrelse av bevissthetsnivået med redusert evne til å fokusere, fastholde eller skifte oppmerksomhet. Dette kan ledsages av endringer i kognitive funksjoner slik som nedsatt hukommelse, desorientering eller persepsjonsforstyrrelse(r) (hallusinasjoner (oftest syn) og/eller vrangforestillinger) som ikke skyldes demens. Tilstanden skal skyldes en medisinsk tilstand.
Husk alltid å dokumentere symptomer, utførte tiltak og effekten av disse. Tiltak som fungerer og skal benyttes videre skal inn i pasientens tiltaksplan.
Norsk legemiddelhåndbok gir praktiske behandlingsråd ved angst og depresjon som du kan lese om her:
Les mer om delirium under punkt 4.8 her, samt i Norsk legemiddelhåndbok
Legemiddelbehandling av surkling
Aktuelle symptomer og symptomlindring
- Kartlegg årsaker til surkling i sentrale luftveier hos den døende pasienten. Forsøk å avklare om surklingen plager pasienten og/eller gir bekymringer hos de pårørende.
- Vurder om tiltak som for eksempel hevet hodeleie kan redusere plager hos den døende pasienten. På bakgrunn av effekten vurderes det om legemiddelbehandling skal iverksettes. Intravenøs væsketilførsel må brukes med forsiktighet.
- Vurder legemiddelbehandling av surkling i sentrale luftveier i samråd med lege
Ernæring og munnstell
Aktuelle symptomer og symptomlindring
Når døden nærmer seg blir interessen for mat og drikke ofte nedsatt. Pasienten tilbys mat og drikke så lenge han eller hun har ønske om det. Det er viktig å ha en åpen dialog med pasient og pårørende for å få en felles forståelse av situasjonen og behandlingen.
I samtalen kan følgende tema være aktuelle
- Pasienter i denne fasen føler i liten grad sult og inntar vanligvis kun minimalt med mat og drikke. Små slurker med vann og minimalt med mat er tilstrekkelig for å redusere tørst og sult når pasienten er døende.
- Svelgeproblemer kan gjøre at man må være varsom med å tilby mat og drikke. Det kan også være vanskelig å svelge tabletter.
- Fordeler og ulemper ved fortsatt inntak av mat og drikke. Mat kan fortsatt ha en sanselig, psykologisk, kulturell og sosial betydning, men kan også være en belastning for pasienten når døden nærmer seg.
- Fordeler og ulemper ved væskebehandling, se neste råd.
- Hva pårørende kan bistå med når det gjelder å lindre munntørrhet, se råd om munnstell.
- Personlige, kulturelle eller religiøse forhold kan ha betydning for vurderinger om mat og drikke i denne fasen.
Suppler muntlig informasjon med skriftlig materiell, som for eksempel heftet «Når livet går mot slutten» eller Telemark sykehus sin prosedyre «Den døende pasienten – Pårørendesamtale»
En reduksjon eller avslutning av ernæring- og væskebehandling er å regne som behandlingsbegrensning. Beslutningen skal være faglig forsvarlig og basert på individuell vurdering av pasientens tilstand. Det må journalføres hvilken behandling som eventuelt skal gis, reduseres eller avsluttes, og grunnlaget for beslutningen og eventuelt revurderingstidspunkt må fremkomme. Les mer om begrensning av behandling under temaet «Etikk» og «Når livsforlengende behandling ikke lenger er hensiktsmessig».
Munnstell kan forebygge tørrhet eller ubehag i munnhule og svelg. Godt munnstell er viktig for å:
- Fremme pasientens velvære, evnen til å kunne snakke og svelge
- Opprettholde verdighet
- Forebygge munntørrhet som følge av redusert væske- og ernæringsinntak, endret respirasjon eller legemiddelbehandling
- Opprettholde god munnhygiene
For mer informasjon og film om godt munnstell, se modulen “Stell av den døende” under “Terminal pleie
Legemiddelbehandling av obstipasjon
Aktuelle symptomer og symptomlindring
Obstipasjon (forstoppelse) er passasje av lite/hard avføring, sjelden og med vanskeligheter. Pasienter som angir defekasjon mindre enn tre ganger pr uke, eller som rapporterer smerte/ubehag i forbindelse med defekasjon, oppblåsthet eller en følelse av inkomplett tømning, bør undersøkes med tanke på obstipasjon. Vi må alltid ta hensyn til både målbare symtomer som frekvens – og pasientens opplevelse, som graden av ubehag og endring av avføringsmønster.
Obstipasjon ledsages ofte av ett eller flere symptomer:
- Utspilt/oppblåst abdomen
- Smerter, ubehag eller pressfornemmelse med diffus lokalisasjon i abdomen (viscerale smerter) og/eller anorektalt
- Allmennsymptomer: Dårlig matlyst, kvalme, oppkast, hodepine, vond smak i munnen, flatulens, rastløshet, konfusjon
- Hemoroider, analfissurer, perianale abscesser, urinretensjon
- Ev. paradoksal obstipasjonsdiaré, med eller uten inkontinens
Nasjonalt handlingsprogram for palliasjon og Norsk legemiddelhåndbok gir praktiske behandlingsråd.
For videre kunnskap, kan du lese mer her.
Fatigue
Aktuelle symptomer og symptomlindring
Fatigue er et hyppig forekommende symptom i palliativ fase. Denne spesielle følelsen av utmattelse og kraftløshet er plagsom og invalidiserende.
Tiltak: Forskning har vist at tilpasset trening/fysisk aktivitet kan redusere fatigue hos kreftpasienter. Enkelte fagmiljøer, særlig innen psykomotorisk fysioterapi og adferdspsykiatere/psykologer peker også på avspenningsbehandling som tiltak mot fatigue. Helt klare anbefalinger når det gjelder intensitet, varighet og frekvens i forhold til fysisk trening finnes ikke.